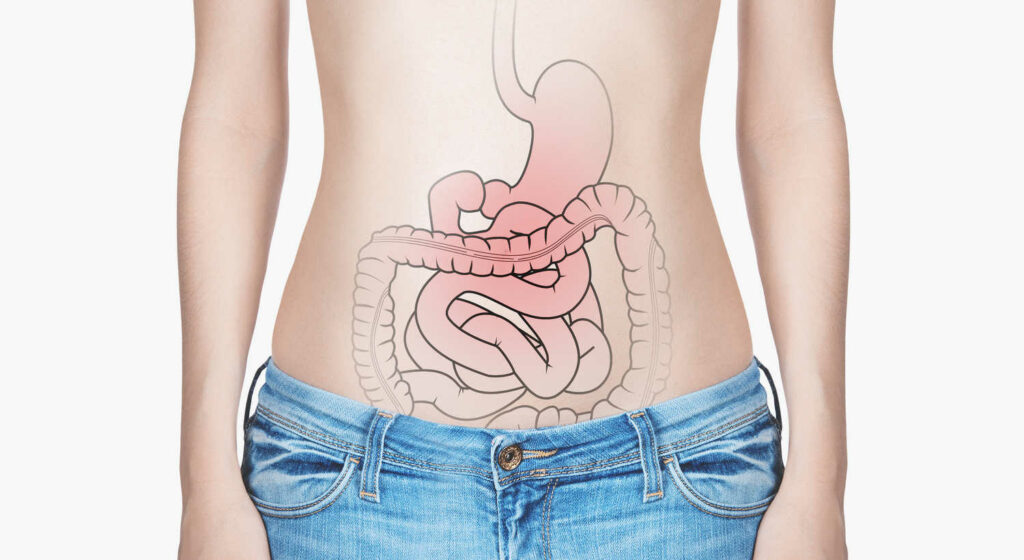
Nealkoholové ztučnění jater (NAFLD) je multifaktoriální onemocnění definované jako více než 5% akumulace tuku v jaterních buňkách bez sekundárních příčin (nadměrné pití alkoholu, léčba steatogenními léky). V celosvětovém měřítku jsou NAFLD spolu s MAFLD, tj. metabolickým ztučněním jater, nejčastějšími jaterními chorobami s 6–35% výskytem v dospělé populaci. Studie prokázaly, že dlouhodobé postižení jater nealkoholovým ztučněním (steatózou) může být významnou příčinou jaterní cirhózy a hepatocelulárního karcinomu. V posledních letech jsou MAFLD/NAFLD úzce spojovány s imunitními zánětlivými reakcemi, s inzulinovou rezistencí, ale také se stavem střevního mikrobiomu.
Játra a střeva jsou anatomicky a funkčně propojeny, dochází mezi nimi k obousměrné komunikaci. V jednom směru játra vylučují žluč a další bioaktivní látky nezbytné pro správné trávení tuků ve střevě, v druhém směru jsou metabolizované živiny po reabsorpci z tenkého střeva transportovány portální žilou do jater. Zároveň jsou do jater transportovány střevní bakterie a jejich metabolity, vitaminy, mastné kyseliny s krátkým řetězcem (SFCA), lipopolysacharidy (LPS), endogenní etanol a další metabolity, čímž jsou játra vystavena střevnímu mikroprostředí a patologickým změnám. Jsou citlivá na produkty střevních bakterií, enterotoxiny nebo zánětlivé molekuly pocházející ze střev. Naopak játry produkované specifické protilátky a zánětlivé cytokiny interagují se střevní sliznicí, narušují těsné spoje střevního epitelu, dochází ke zvýšení střevní propustnosti a porušení střevní ochranné bariéry. Může vzniknout patologický stav, jehož důsledkem jsou abnormální aktivace imunitního systému, zánětlivé reakce a další potíže. U pacientů s NAFLD byla ve srovnání se zdravými jedinci zaznamenána zvýšená střevní propustnost.
Střevní mikrobiota se podílí na zpracování potravy a jejím rozkladu na bioaktivní metabolity. Jejím působením například vznikají v tlustém střevě z potravou přijaté rozpustné vlákniny SFCA. Metabolity produkované mikrobiotou po průniku do jater mohou buď podporovat nebo zabraňovat hromadění tuku v játrech.
Stále více důkazů naznačuje souvislost mezi NAFLD a přítomností dysbiózy a metabolických změn ve střevní mikrobiotě. Dysbióza je spojena s užíváním antibiotik, zvýšenou konzumací alkoholu, vysokým příjmem tuků ve stravě, s imunitním nebo zánětlivým onemocněním.
Několik studií analyzovalo složení střevní mikrobioty pacientů s NAFLD a porovnávalo je se složením střevní mikrobioty zdravých jedinců.
U pacientů s NAFLD byl zaznamenán vyšší výskyt bakterií z kmene Proteobacteria, rodů Escherichia, Bacteroides a Ruminococcus, zatímco snížené zastoupení vykazovali zástupci z čeledi Ruminococcaceae a rodů Anaerobacter, Coprococcus, Eubacterium, Faecalibacterium, Prevotella a Clostridium.
Akkermansia muciniphila je gramnegativní anaerobní bakterie, která kolonizuje střevní hlen a je důležitým článkem mezi střevní mikrobiotou, zánětem a integritou střevní bariéry. Bylo zjištěno, že snížený výskyt A. muciniphila je spojen s redukcí hlenové vrstvy a zvýšeným zánětem, podporovaným alkoholovým a nealkoholovým poškozením jater.
Důkazů naznačujících souvislost mezi střevní mikrobiotou a NAFLD stále přibývá. Signalizace žlučových kyselin, mikrobiální metabolismus a bakteriální translokace společně tvoří klíčové dráhy osy střevo–játra a narušení této osy bylo nedávno označeno za jednu z patogenezí NAFLD. V současné době nejsou k dispozici žádné léky s licencí pro léčbu NAFLD. Potenciálním terapeutickým cílem pro léčbu NAFLD se stala střevní mikrobiota. Důležitou součástí léčby a prevencí vzniku NAFLD je vhodná úprava stravy a fyzická aktivita.
Autor: Ing. Silvia Illýová
Použité zdroje:
Ji J, Wu L, Wei J, Wu J, Guo G (2023): The gut microbiome and ferroptosis in MAFLD. Journal of Clinical and Translational Hepatology, 11, 174-187. doi: 10.14.218/JCTH.2022.00136.
Pekkala S (2023): Fecal metagenomics and metabolomics identifying microbial signatures in non-alcoholic fatty liver disease. International Journal of Molecular Sciences, 24, 4855. doi: 10.3390/ijms24054855.
Ting-Riu H, Wen-Juan Y, Qing-Hua T, Shuai B, Huang Z, Yang T, Huan T (2023): Gut microbiota therapy for nonalcoholic fatty liver disease: Evidence from randomized clinical trials. Microbiology, 13, 1004911. doi: 10.33889/fmicb.2022.1004911.